パトー症候群:Patau syndrome(トリソミー13)とは13番目の常染色体が一本多く生じた状態です。
NIPT(新型出生前診断)を受ける妊婦さんが増えたことで、パトー症候群について耳にすることも出てきたかと思います。
しかし、たった一本染色体が多いということ、そしてどの常染色体が一本多いかということが人にどのような影響を及ぼすのか、いまひとつピンとこない方も多いでしょう。
本記事ではパトー症候群とはどんな病気なのか、症状や治療について解説し、新型出生前診断「NIPT」についてご紹介していきます。ぜひ、最後までご一読ください。
パトー症候群(Patau syndrome)とは
パトー症候群(トリソミー13)の概要
細胞の核の中に存在する染色体は2本1対で存在します(全部で46本、22対と1対)
このうち22対は常染色体と呼ばれます。残りの1対は性染色体と呼ばれ、男か女か性別を決める染色体です。
パトー症候群は13番染色体の数が1本多いことで起きる染色体異常疾患で,出生児の5,000人から12,000人に1人の確率で発症します。
よく知られるダウン症(21トリソミー)の発生確率が700人に一人程度ですから、非常に稀な症状であることが分かります。
要因は、ダウン症(21トリソミー)同様、細胞分裂時発生する「不分離」が最も多く確率的に発生するものです。
または両親が構造的異常の染色体の保因者であった場合に発生することがあります。
パトー症候群(トリソミー13)の症状
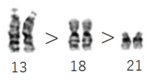
パトー症候群はダウン症(トリソミー21)、エドワーズ症候群(トリソミー18)に比べて症状が重篤になる傾向があります。
これは染色体の大きさと、各常染色体の役割に関係しています。
染色体のサイズ
心臓の疾患
通常、出生時に何らかの心疾患を患っている赤ちゃんは約100人中1人(1%)の割合で存在しますが、パトー症候群を患う赤ちゃんはその割合が約10人中8人(80%)と大きく上回っています。
具体的には心疾患の中でも、先天性心血管異常(心臓の血管に異常をきたすこと)右胸心(心臓が右側に位置すること)などが挙げられますが、症状はさまざまです。
脳の疾患
脳の疾患には全前脳胞症、小頭症などが挙げられます。
脳は人の行動を司る部位なので他の部位に比べ、それぞれの疾患の症状は多岐に渡ります。それぞれの疾患について詳しく説明します。
全前脳胞症
全前脳胞症とは、通常、前脳胞という部分が二つに分裂して大脳になるはずの部位が、分裂せず1つのままになる疾患です。
大脳の働きが弱くなり、知的障害、運動障害、てんかん(痙攣などの発作が起こること)などの症状が現れます。また、前脳胞同様に、顔も分裂が小さいことがあります。
具体的には、眼間狭小(目の間が狭い症状)、単眼(目が一つしかない症状)、口唇裂・口蓋裂(唇や唇の天井歯茎が避けてしまう症状)象鼻など、顔の中心に奇形が生じることもあります。(程度にはばらつきあり)
全前脳胞症には他にも、低体温、呼吸不全、摂食障害、嗅神経・視神経の低形成などの症状もみられます。
小頭症
小頭症とはは赤ちゃんが小さい頭で生まれるか、出生後に頭の成長が止まってしまう疾患です。
脳の成長が遅い、または頭蓋骨の成長が遅いことが原因で発症します。
主にてんかん、脳性麻痺、学習障害、難聴、視覚障害などの症状がでる可能性があります。小頭症の根本的な治療はまだないため、合併症の症状を抑える治療を施すのみです。
目の疾患(眼症)
小眼球症、虹彩コロボーマ、網膜異形成などが挙げられます。
目の疾患は程度によりますが、場合によっては視覚障害が見られる場合もあります。それぞれの疾患について詳しく説明します。
小眼球症
小眼球症とは先天的に眼球が小さい疾患です。そのためさまざまな視覚障害をもたらします。視力は小眼球症を患う方の54%が0.3未満です。
白内障(瞳の奥にある通常は透明な水晶体が白く濁ることで、ものがぼやけて見えるなどの症状を及ぼす疾患)
緑内障(視神経に異常が起き、少しずつ見える範囲が狭くなっていくなどの症状を及ばす疾患)などの合併症を引き起こす場合があります。
小眼球症は未だ原因が十分に解明されておらず、小眼球症の効果的な治療法はまだありません。合併症に対する治療を施すのみとなります。
虹彩コロボーマ
虹彩コロボーマとは目に入る光を調整する虹彩が一部欠損してしまう疾患です。コロボーマとは一部が欠損している状態を指します。
目に入る光をうまく調整できないため、通常よりも光を眩しく感じやすく、サングラスが必要になる場合があります。白内障や緑内障などの合併症を起こすこともあります。
また、虹彩コロボーマに対して有効な治療が無いため、合併症に対して治療を施すのみとなります。
網膜異形成
網膜異形成とは網膜(眼球の一番奥の壁であり、多くの視神経が繋がっている部分)が異常に形成されることです。重度になると視覚異常が起こります。
形態的異常
形態的異常とは手足、頭蓋骨、などが正常な形態と異なるものです。頭蓋骨部分欠損、手指の屈曲拘縮(くっきょくこうしゅく)、多指症などが挙げられます。
形態異常の程度次第ですが、直接命に関わらないものもあるので1つの個性として捉えてください。それぞれのそれぞれの形態的異常について詳しく説明します。
頭蓋骨部分欠損
頭蓋骨部分欠損とは、頭蓋骨が一部欠損しているものです。大きく欠損してしまうと頭の形が変わってしまったり、食事や会話に不自由が起きてしまいます。
そのため、チタンなどの金属やレジン、アパタイトなどでインプラント(人工骨)を埋め込むか、自分の他の部分の皮膚や骨などを再利用するなどして治療をします。
手指の屈曲拘縮(くっきょくこうしゅく)
手指の屈曲拘縮(くっきょくこうしゅく)とは、手指の関節が固まってしまい動かないまたは動きが制限されている状態のことです。
物を掴むことに支障がでる可能性もありますが、程度によってはリハビリなどで治る可能性もあります。多指症とは指の数が多い疾患です。
形態的な異常だけではなく、ものを掴む際の機能的な異常も起こることがあります。そのため、症状の程度によりますが、過剰な指を取り除く、または再構築するなどの手術を行います。
その他の形態的異常
その他にも、足には踵の突出、幅の狭い凸型の爪、耳には耳介(じかい。外耳の一部)の変形、眼窩上隆起(がんかじょうりゅうき)が浅く目の上の眉毛辺りが浅い特徴的な顔立ちがみられます。
手は、頸部背面上に弛緩した皮膚の襞猿線(単一手掌屈曲線)や第5指単一屈曲線(特徴的な手相を持っていること)が見られたりもします。
その他
鼠径ヘルニア(そけいヘルニア)、生殖器の疾患などが挙げられます。
鼠径ヘルニア
鼠径ヘルニアとは、お腹周りの筋肉が薄い部分から腸や内臓脂肪が押し出されてしまう疾患です。
膨らみを指で押すと戻ることもありますが、病気が進行すると、周囲の筋肉に締め付けられて戻らなくなる嵌頓 (かんとん)状態になってしまいます。
嵌頓状態では腸の血の巡りが悪くなり、痛み、吐き気、嘔吐などの症状がでてしまいます。腸がでてしまう穴にメッシュをかぶせる手術を行うことで治療できます。
生殖器
生殖器の異常には性別によってさまざまな異常が考えられます。
男児では小陰茎症(陰茎が小さい疾患)停留精巣(睾丸が袋の中に入っていない疾患)が発生し、女児で双角子宮(子宮が二つに分かれてしまう疾患)が発生します。
発生頻度はかなり高いです。
他にも、呼吸器の合併症や、消化器(消化管)の合併症なども発生する可能性があります。特に、乳幼児期には無呼吸発作が発生しやすいので気管挿管を行う可能性もあります。
これらの症状の出現には個人差があり、一つの症状の場合や複合的に症状が合併している赤ちゃんもいます。
特に知的障害と脳疾患、先天性心疾患と発達の遅れは合併しやすいと言われています。
パトー症候群(トリソミー13)の治療
パトー症候群は出生前に流産してしまうことも少なくありません。
合併症にもよりますが、約80%の赤ちゃんが1ヶ月以内に死亡し、1年生存率は10%未満とも言われています。
日本では19歳まで生きられたケースもありますが、生存期間の中央値は10日です。
そして、染色体に生じた数や構造的な異常は、現代の医療では治すことができません。 よって対処療法的な治療を行うことになります。
生存率が低く、合併症も多いことを踏まえた上で先天性心疾患や呼吸器合併症に対する手術や蘇生(気管切開や人工呼吸)をするかどうかということなどをあらかじめご家族と相談し方針を決定していきます。
出生前診断の大切さ

パトー症候群は早期発見することが大切です。
これまで前述したように、パトー症候群の赤ちゃんは重篤な合併症を患っている可能性が高く、生まれてから早急に処置が必要となります。
そのため、妊娠期間中からパトー症候群とわかっていれば総合病院や母子医療センターなどで出産し、すぐにNICU(Neonatal Intensive Care Unit)と呼ばれる、新生児特定集中治療室で治療が受けられる環境を用意できます。
最近はパトー症候群に限らず、出産の準備としていち早くお腹の赤ちゃんの状態を知るために出生前診断を受ける選択をする方も増えています。
検査できる先天性異常にはパトー症候群(13トリソミー)以外に、エドワーズ症候群(18トリソミー)やダウン症候群(21トリソミー)などの常染色体異常、ターナー症候群(モノソミーX)、クラインフェルター症候群なのの制染色体異常、転座(染色体の一部が切断され、他の染色体に付着してしまう状態)や、欠失(染色体の一部が無い状態)など多くの病気を判別できます。
出生前診断の検査には羊水穿刺によって検査する羊水検査や、採血のみで診断ができる母体血清マーカーテストやNIPT、エコー画像から可能性を割り出す超音波検査などさまざまな種類があります。
検査によって精度、対象疾患、結果の表示方法、リスクの有無などが異なります。
出生前診断の種類や具体的な検査内容に関しては以前記事にしているので、そちらも合わせてご確認ください。
【関連記事】
▶NIPTコラム出生前診断の種類や検査内容とは?わかりやすく解説!
安心して出産するための新型出生前診断(NIPT)という選択肢

■妊娠中のリスク管理には出生前診断が有効です
妊娠すると心身が変化をはじめ、妊婦さんとお腹の赤ちゃんは様々な要因から病気になるリスクが高くなります。出生前診断は妊娠管理の上で有益な情報源となります。
胎児に異常が見受けられる場合には早期に準備ができますし、流産しやすいなどの特徴が見られる場合は個別の対応をすることが可能になります。
早期の発見には、出生前診断の中でも採血のみで高精度の検査が可能なNIPT(新型出生前診断)がおすすめです。

■八重洲セムクリニック(東京)・奥野NIPTセンター(大阪 奥野病院横)のNIPTはこちら(新型出生前診断)

八重洲セムクリニックと奥野NIPTセンターの特徴、他院との違いについては「当センターが選ばれる理由」で解説しています。こちらも是非ご確認ください。
ご希望日程の空きがない場合はお電話でお問い合わせください。